病院業界の労務課題とは?課題と要因を解説【病院の人事カイカク#1】
- 公開日

目次
はじめまして、特定社会保険労務士の福島 紀夫です。
医療機関における労務管理問題について関わらせていただいております。
既に長時間労働の是正などを主として働き方改革が進められていますが、医療機関に勤める医師については先送りとなっており、この数年間でどのような改革内容にしていくのかが議論されています。病院に勤務する医師の長時間労働から過労自殺に至る判例なども多く、かなりの過重労働になっていることは間違いありません。
しかし、医療従事者の方たちには応召義務があり、正当な理由なく患者の診療の申し出を断ってはいけないという観点から、24時間体制が強いられています。
入院施設がある場合は当直の医師を置かなければならず、夜中にもかかわらず通常のように患者の対応に追われています。日中の診療を終えてそのまま当直に入り、翌日はまた通常勤務で診療という診療科もあり、今もなおその姿は少なくありません。
医師に関する判例も増えてきたこともあり、医師の労働時間管理の面において、労働者性を問われることも多くなってきたことから、医師の働き方の見直しをする経緯につながっているといえます。
このような背景をふまえ、「病院業界の人事カイカク」という観点で、医療機関における労働に関する問題についてお伝えさせていただきます。
第1回目は、そもそも医療機関にはどのような労務管理に関する課題があるのかをピックアップします。
病院業界の主な労務課題と要因について
ずっと同じ職場や業界に身を置いていると、自分の常識が実はずれていることに気づかずにいることが多くあります。病院業界は比較的転職しやすい環境もあり、労働異動などでこれまでの慣習は間違っていたと気づくこともあるでしょう。
当たり前のように行われていることが、労務管理上でも大きな間違いにつながることがあるということをクローズアップしてみます。
医師も労働者であるという認識を持つ
下に掲げる表は、「第2回医師の働き方に関する検討会」より抜粋した資料ですが、医師の労務管理を行う上で、まずは労働者性を確認していただくことが重要であるといえます。
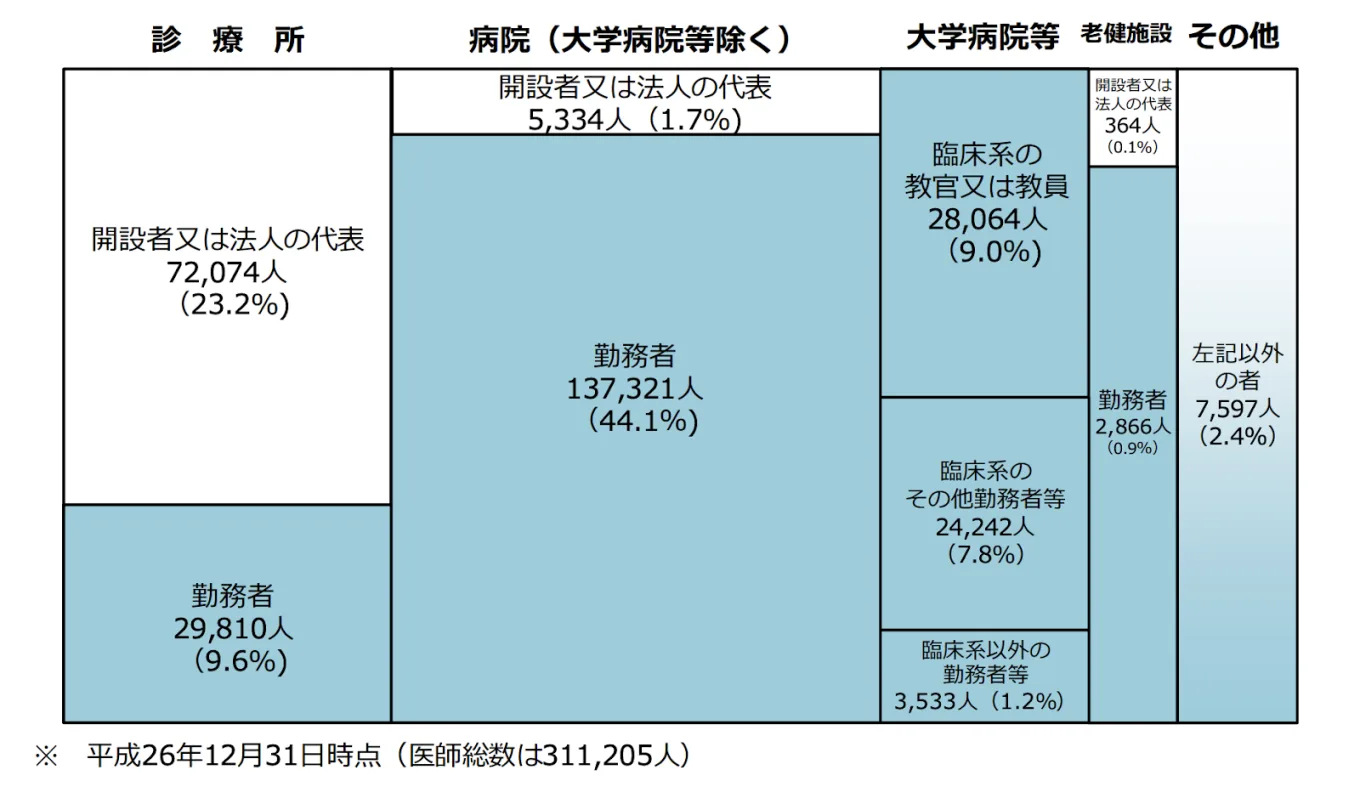
出典:第2回医師の働き方改革に関する検討会 資料「労働基準法上の労働時間法制について」より抜粋
色のついていない箇所が、いわゆる管理監督者としてのカウントとなり、全体の25%に相当しています。全体の75%は労働者性があるものの、時間管理や時間外勤務の対象外とされていることがまだまだ多いのが現状です。
過去に、ある病院の院長先生から当事務所に問い合わせがありました。内容は、「勤務する医師が雇用保険に入りたいというが、入る必要はないと断っても良いか」ということでした。
そもそも論から考えると、雇用される医師であれば労働者となりますので、労災保険も雇用保険も該当することになります。しかし、「長期間雇用しない」「これまでの慣習」などの名目において認識が薄いことがあげられます。
ここ最近では、医療機関への労働基準監督署の調査も増えており、多くの医療機関において、医師の勤務に関するデータを確認しています。
もちろん36協定を意識して、時間外勤務を減らしていることも事実ですが、先に述べたように応召義務の問題や当直、患者の急変などの対応でデータには表れない勤務実態を、今後どのようにしていくのかが大きな課題です。
始業前残業の解消へ
医療機関の就業規則を拝見して気づくことの一つに、始業時間と実態としての始業時間に乖離があることがあります。
始業時間と診察時間は同じではないことが多い中で、ほぼ始業前に業務を始めているものの、労働時間として取り扱われていないケースを指します。
また、病院ではシフト制で働いていることもあり、夜勤からの申し送りや早めに行って担当患者の情報収集などで始業時間前から働いていることが問題になっています。
これも、これまでの慣習や引き継ぎなどから発生していると思われますが、この認識を解消し労働時間として管理していくことが医療機関の中でも大きなテーマであると感じています。仕事に対する前向きな姿勢と受け取れますが、本来は労働時間であることから賃金支払いは発生するものです。
なぜこのようなことが普通に行われているかというと、多くの病院において勤怠管理の必要性を感じていなかったことに要因があるのではないでしょうか。
今や勤怠管理は行わなければならないマスト事項です。しかし、医師においてはタイムカードなどで時間を管理することに慣れておらず習慣がないためか、勤怠管理システムを導入することによって時間を意識してもらうよう進めても、他の医療従事者より管理できていない現状があると考えられます。
医療機関で当たり前のように行われていることは、実は一般的にみると大きな間違いであることは多々あります。ここ最近でも、労働基準監督署の調査や、日本看護協会も始業前残業の撲滅を目指しているなどの動きもあり、大きな意識改革の時であるといえるでしょう。
「医療クラーク」の導入で効率化を図る
また、医師の長時間労働の要因には、患者やその家族への説明などの対応にも時間が取られることがあげられます。
医療というサービスが過剰になったあまりに、患者の要望を広く受け、手術などの説明の時間も、患者や家族の都合に合わせるなどの対応に時間が多く取られています。もちろん理解をしていただくために重要な時間ではありますが、診療時間内に説明することを打ち出し、少しでも時間の削減を行う医療機関も増えてきました。
患者に対する説明などは医師でなくてはできませんが、それ以外の事務作業などは作業補助者などを活用する、「タスク・シフティング」の必要性も、医師の働き方改革を進める取り組みに盛り込まれています。
医師や看護師は、予想以上に事務作業が多いものです。そのため、医師事務作業補助者(医療クラーク)や病棟クラークが、書類作成や入院時の書類の受け取り、病室の手配、ベッドにつけるネームプレートを用意したりなどの作業をサポートするのが効果的できます。
また、看護助手がいることで、患者のベッド移動の対応も行ってもらえることから、医師や看護師が診療に専念できるようになります。
しかし、医療機関においては人件費がかかるとの観点から、クラークを置かない、クラークが足りない病棟などもあるようです。診療報酬でもこの点は盛り込まれていますので、長時間労働の是正という点においても、有効的な職種であるといえます。
医療機関の規模ごとにおける労務課題は
医療機関の数は、圧倒的に診療所規模が多く、2020年3月時点で全国で10万2千件を超えて増加傾向にありますが、病院数は約8千件となりこちらは減少傾向にあります。
規模間の違いにおける労務管理の課題について比較検討してみます。
診療所、訪問看護ステーション
診療所の開設者は医師ですし、訪問看護ステーションの開設者は様々です。しかし、筆者のこれまでの経験の中で、労務管理に関することを習得されている方は少なく感じます。
特に診療所においては、あまり労務にまつわるルールを意識することなく、言葉を選ばずにいえば院長先生のマイルールで進むことも多く散見されます。
労務管理における課題を課題と感じていない場合など、退職時のトラブルなどがまだまだ多い先であるといえます。
中小規模病院(100床未満)
中小規模の病院は、診療報酬上でも厳しい算定になることも多く、人材確保のバランスにおいてもかなりの苦戦を強いられているといえます。
また、人事専門の担当者が不在であったり兼務であったりするケースもあり、労務管理が追いついていないこともあります。
大病院
大きな病院では人事の担当者の割合は増えますが、ここでの労務管理は歴史との戦いでもあるといっても過言ではないでしょう。収入の多くが診療報酬ですので、限られた中での改革を行うことは困難でもあり、新たに勤怠管理システムを導入するにしても、その費用負担の問題などで断念するケースなどもあり、考慮すべき事項はとても多いでしょう。
労務管理においても、人事評価制度や賃金テーブルは存在していても、評価自体が形骸化しているケースや、そもそも活用できていないこともあり、適正な評価をフィードバックする術を失ってしまい、人材が離れてしまうことも多くあります。
人材は確保して定着させることが大変ですので、難易度が高くても上記のような仕組みを整える必要があると言えるでしょう。
おわりに
このように、医師の働き方、医療機関の働き方改革は重要であるものの、簡単には解決できない問題と、見直しを行えば大きく削減されそうなものは混在しています。
業務効率化という点では、民間企業と変わらない点も多くあります。民間企業では経営者が大きな旗振りをすれば改善に向かうことがありますが、医療機関のトップがその先導役をどのように行うのかが大きな展開につながるといえます。
通常業務の繁忙の中で問題点に気付かないケースも多く、その医療機関の歴史や風土によってもかわりますが、これまでの前例に左右され改善は後回しになる傾向にもあります。業務内容や手順を見直すということは大きな改革となり、見直す作業だけで余計な時間が取られるという先入観がはたらき、なかなか改革にならない点もよく耳にします。
時間管理などの労務管理だけでなく、医療機関全体から病棟、外来、職種間の動きを見直し、チーム医療を行うためのコミュニケーション改善など多くの改善点があります。制度設計も重要ですが、全体を俯瞰して改善を促すことが、今後私たちに求められることではないかと考えています。
これらに加えて、医師の勤務負担軽減には、患者にも理解をしてもらいながら医療を進めていく旨の定めもあります。この内容は、医療法第6条の2に書かれており、医療に関する選択を適切に行い、適切に受診すべきこととされています。つまり医療機関だけでない、相互の理解があって初めて成り立つものといえます。
医師や看護師などの医療職は、患者を救う職業ではありますが、振り返ってみると、一人の人としての生活も考えなければならない局面であるということです。医療機関でも、今後の労務管理の概念を変えていただくことが必要であるといえます。
次回は、今回提示したような労務課題を解決するために、「働き方改革」関連の取り組みを進める上での課題と対策についてをまとめたいと思います。
病院業界で毎日がんばる労務のみなさま、次回もお楽しみに。
【編集部より】働き方改革関連法 必見コラム特集

お役立ち資料
働き方改革関連法 必見コラム特集
この資料でこんなことがわかります
- 雇用契約書はなぜ作るの?
- 残業をなるべくしないように言われたけど、なぜ?
- なぜ年末調整を行うの?